
Alors que les statistiques montrent que le nombre d’agression des professionnels de santé est en augmentation constante, que ce soit à l’hôpital ou en cabinet, il est difficile pour les médecins d’anticiper et de gérer ces situations de conflit.
Trois questions au Dr Serge Friedman, président de l’Association pour la Recherche en Psychiatrie et praticien hospitalier à Sainte-Anne.

Serge Friedman
Dans quels cas un patient peut-il se montrer agressif ?
Avant toute chose, on peut définir l’agressivité comme une forme de violence verbale ou physique, manifestée avec une intention hostile, et qui peut dans certains cas correspondre à des formes de défense du patient contre la dépression, faire partie d’un profil de personnalité particulier ou constituer un comportement-réponse face à certaines annonces. L’agressivité est ainsi une phase classique face à une maladie grave. Dans ce cas, la violence peut être un avatar de la relation médecin-malade.
Il faut bien comprendre que, lors de l’annonce d’une maladie grave, il existe une phase de révolte où l’agressivité est normale, avant qu’il y ait acceptation. Depuis la loi de 2002, le médecin a une obligation d’information claire et loyale. Mais cela ne peut se faire sans une relation de confiance. Le premier outil contre l’agressivité des patients est la parole. Avant d’agir sur le corps, le médecin doit parler, et plus il parle, plus il prévient les problèmes en cas de complications post-intervention. Cela est particulièrement évident pour l’annonce d’une maladie grave : l’annonce doit être souple, adaptée et progressive, et le médecin doit parler et écouter avec empathie, pour que l’information orale ne soit pas uniquement factuelle. Il faut aussi qu’il explique certains points et qu’il laisse parler le patient sur ce qui l’inquiète. L’agressivité survient lorsque le patient se sent floué par le discours – ou le manque de discours.
Si l’intervention s’est mal passée, s’il y a un problème, si le patient est déprimé, et qu’il se montre agressif, le premier impératif est de ne pas prendre son agressivité pour soi-même, d’en faire quelque-chose de personnel et de devenir soi-même agressif. Le patient y sera généralement très sensible. Parallèlement, il est important d’établir une relation positive en reformulant ce que dit le patient et en l’amenant au dialogue. « Vous voulez dire que vous avez des vertiges ? Depuis quand ? ». Cela permet que le patient se sente écouté et de diminuer le tempo de l’agressivité.
Parfois, il faut aussi, en tant que médecin, se remettre en cause et reconnaître sa propre agressivité. Quand le patient est indisposé par un propos ou une attitude que l’on a eue, il n’est pas impossible de dire : « bon, excusez-moi, j’ai été trop technique, trop pète-sec, je sortais du bloc… »
Dans la majorité, tout ce qui est manquement à la relation médecin-malade peut engendrer l’agressivité chez quelqu’un qui n’est pas porteur d’une personnalité pathologique.
Comment identifier une telle personnalité pathologique, et que faire ?
Un comportement inadapté n’est pas forcément lié à un trouble de la personnalité. Ainsi un patient peut s’angoisser ou être irritable s’il compare les pratiques du chirurgien à ce qu’il a lu ou cru comprendre de ce qu’il lisait sur Internet. Il peut aussi se mettre à pleurer – sans que cela soit lié à la maladie – si il traverse une dépression. 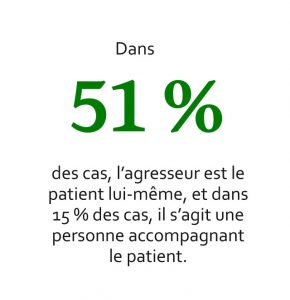
Néanmoins, certains aspects de l’entretien peuvent mettre sur la piste d’éventuelles difficultés ultérieures du praticien avec un patient souffrant de personnalité pathologique ; par exemple quelqu’un qui note tout, qui questionne sans cesse – « vous serez là ? vous repasserez ? »
Pour simplifier, il existe quelques profils principaux de personnalités pathologique :
-Les personnalités paranoïaques. Ces patients sont agressifs, méfiants et interprètent les choses. Quand on est confronté dés la première consultation à un tel patient il faut peser chaque mot avec soin et ne surtout pas négliger les formulaires de consentement écrit. Si l’entourage est présent, il faut si possible s’appuyer dessus et s’en faire un allié. Le risque avec ce type de personnalité est leur côté vindicatif « persécuté » et la possibilité d’une procédure si l’intervention se passe mal ou plutôt…. pas comme ils l’auraient souhaité !
– les personnalités schizoïdes se reconnaissent à une organisation de la pensée et du langage peu compréhensibles, ils sont bizarres, mal intégrés, en retrait par rapport à la société et c’est souvent leur famille qui parle pour eux.
 – Les personnalités psychopathiques ou antisociales. Attention, il ne s’agit pas du psychopathe que l’on voit dans les films : bagarreur, débraillé qui a eu des démêlés avec la justice ; certains peuvent être en apparence « bien comme il faut » : cadre voire chef d’entreprise. Les psychopathes ne ressentent rien pour les autres (manque d’empathie), les autres ne servent qu’ à assouvir leur envie. Ils se caractérisent donc par une forte propension à la transgression, n’apprécient pas les lois et tolèrent très mal la frustration. Si on leur dit qu’il va falloir qu’ils gardent le drain, ils sont capables de vous répondre qu’ils ne vont pas le supporter. Il faut tout de suite poser ses règles, dans votre intérêt, et celui de l’institution ou de la clinique. « C’est comme cela , et si vous ne l’acceptez pas, nous ne pouvons pas vous opérer ! ». Dans les cas extrêmes il ne faut pas hésiter à faire appel aux gardes de sécurité.
– Les personnalités psychopathiques ou antisociales. Attention, il ne s’agit pas du psychopathe que l’on voit dans les films : bagarreur, débraillé qui a eu des démêlés avec la justice ; certains peuvent être en apparence « bien comme il faut » : cadre voire chef d’entreprise. Les psychopathes ne ressentent rien pour les autres (manque d’empathie), les autres ne servent qu’ à assouvir leur envie. Ils se caractérisent donc par une forte propension à la transgression, n’apprécient pas les lois et tolèrent très mal la frustration. Si on leur dit qu’il va falloir qu’ils gardent le drain, ils sont capables de vous répondre qu’ils ne vont pas le supporter. Il faut tout de suite poser ses règles, dans votre intérêt, et celui de l’institution ou de la clinique. « C’est comme cela , et si vous ne l’acceptez pas, nous ne pouvons pas vous opérer ! ». Dans les cas extrêmes il ne faut pas hésiter à faire appel aux gardes de sécurité.
– Les personnalités Borderline. Ces personnalités complexes représentent prés d’un tiers des consultations en psychiatrie . Ce sont souvent des femmes, qui connaissent de grandes variations d’humeur, des relations à autrui marquées par un rejet ou un attachement excessif, une angoisse d’abandon, une tendance chronique aux idées suicidaires. Cela peut surprendre le médecin, car en quelques instants, le patient passe de grandes marques d’affection avec des phrases telles que « je suis tellement heureux que ce soit vous qui m’opériez » à des décharges d’agressivité verbale pour un mot ou une attitude qui lui donne le sentiment d’être rejeté. Ainsi un comportement paradoxal « être irritable ou angoissé » alors que tout s’est bien passé caractérise ces personnalités
– Les personnalités histrioniques . Communément étiquetées « hystériques » , elles se « donnent en spectacle » . Leur relation est dite « érotisée » ; elles chercheront à séduire avant de devenir agressives dès qu’elles auront l’impression de ne pas avoir du médecin ou de l’infirmière l’attention qu’elles en attendent.
 – les personnalités « anxieuses », bien connue des médecins.
– les personnalités « anxieuses », bien connue des médecins.
Une première catégorie est celle des personnalités dépendantes qui ont besoin d’être soutenues, avec lesquels il faut se montrer attentif, rassurant. Il faut le prendre le temps nécessaire pour bien expliquer la prise en charge non seulement au patient mais aussi à l’entourage car les personnalités dépendantes ont aussi besoin de la réassurance de leurs proches
Une deuxième catégorie est celle des personnalités obsessionnelles. Pointilleux, ces patients vont vous demander dans combien de jours le drain sera retiré, et le noter soigneusement, même si vous leur dites que l’équipe va s’en occuper. Par la suite, si le protocole qui leur a été annoncé n’est pas suivi à la lettre, ils peuvent devenir agressifs. Dans ces conditions, il est important de ne pas trop « graver le protocole dans le marbre » et de rester flou en donnant des grandes fourchettes (dans 3 à 6 jours, dans une semaine ou deux…).
Y a-t-il d’autres cas de patients agressifs ?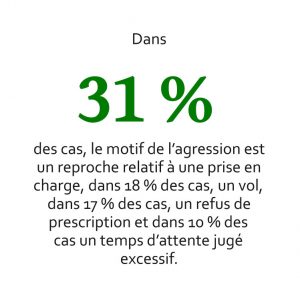
L’agressivité peut être secondaire à des addictions – drogues ou alcool – ou se présenter comme une forme de dépression : dépression hostile du sujet âgé bien caractérisée dans le film « Tati Daniele », Ces phénomènes peuvent se cumuler ; ainsi, une personne alcoolique va essayer de boire pour traiter son « mauvais moral » mais l’alcool déprime, il sera donc encore plus irritable et dépressif au décours.
Si l’alcoolisme d’un patient peut se reconnaître à l’ haleine et discours décousu » lors de la première consultation ; il faut aussi penser au sevrage alcool chez un patient qui brutalement après l’intervention se met à trembler, être très angoissé ou irritable.
Enfin, il faut préciser que la confrontation avec la violence des patients dépend beaucoup du type d’exercice et de pathologies à traiter . Un psychiatre universitaire n’a, sauf cas exceptionnel, pas les mêmes patients qu’un psychiatre qui travaille dans un service de secteur psychiatrique ; un chirurgien au SAU recevant un traumatisé grave de la face suite à des coups et blessures sous l’emprise de l’alcool aura certainement plus de difficultés relationnelles qu’un chirurgien prenant en charge une tympanoplastie programmée de longue date en clinique privée. Ainsi, il parait évident, dans le cas des médecins ORL, que la probabilité de patients malentendants est peut-être plus élevée que dans d’autres spécialités. Avoir une maladie grave n’est déjà pas « facile à entendre » quand justement l’on entend bien. Alors si l’on entend mal…
Quelques conseils
« J’ai vu arriver une fois une patiente avec son compagnon », se souvient Christiane Lobryeau, médecin ORL et phoniatre. « Elle était allée voir plusieurs médecins avant moi, avait manifestement une idée bien arrêtée sur ce dont elle souffrait et voulait absolument une prescription pour une IRM. Elle s’est montrée – et son compagnon également – très autoritaire et agressive. Après avoir tenté de leur parler calmement, j’ai fini par leur répondre que je n’étais pas un distributeur à ordonnance et je les ai mis dehors manu militari ». Pour Serge Frideman, « dans cet exemple, il s’agit probablement d’une personnalité pathologique. Dans ces cas-là, le comportement adapté est probablement de garder son calme et d’expliquer dans quelles conditions on prescrit une IRM. »
« Idéalement, approuve Isabelle Wagner, médecin ORL, il ne faudrait jamais entrer dans le jeu de l’agressivité. C’est en restant du plus grand calme que l’on arrête les choses, mais j’ai le défaut d’être très soupe au lait. J’essaye donc de ne pas rentrer dans le conflit et de dire au patient de partir s’il m’insulte. »
Autre conseil : penser à informer le conseil départemental de l’ordre des médecins, qui recense tous les cas d’agression.