
Futurologie de l’audiophonologie (I.)
« Futurologie de l’audiophonologie » : pardon de cet intitulé bien pompeux – pompeux parce que faute d’être Cassandre ou Tyrésias, soulever le voile de l’avenir expose inévitablement à l’erreur ; pompeux parce que prétendre en plus englober d’un regard toute l’audiophonologie, des différentes branches de l’ORL à la phoniatrie en passant par l’audioprothèse et l’orthophonie est aussi vain que prétentieux.
Plus modestement, précisons donc l’exercice, parti d’une discussion autour d’une question qui taraudait (et taraudera encore après ces quelques pages) notre ex-directeur de la publication et actuel éditorialiste, Bruno Delaunay, et qu’il nous excusera de reformuler ainsi : vers quel horizon nous emmène la façon dont le discours des médecins et la pratique médicale ont pu évoluer ces dernières années sous l’influence de métiers étrangers à la sphère du soin ? Et nous y ajouterons une autre interrogation : cet horizon est-il fondamentalement distinct de ce vers quoi pointent aujourd’hui le progrès technique ? Non, tout cela semble converger, pour le meilleur ou pour le pire.
Mais avouez que comme titre, c’eut été un peu long.
C’est déjà un peu long comme sujet, et nous y consacrerons la rubrique pendant encore quelques numéros.
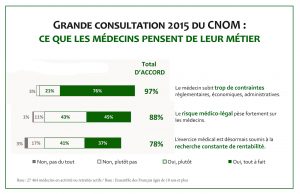
La méthode n’a rien de révolutionnaire : qui veut penser l’avenir regarde le présent, identifie ce que les économistes appellent de « grands faits stylisés » ; et dégage des tendances. Coup de chance pour la rédaction : en médecine, l’exercice a été fait lors de la grande consultation de 2015 où il est notamment apparu que 97 % des médecins sont plutôt (21 %) ou tout à fait (76 %) d’accord avec l’idée selon laquelle « le médecin subit trop de contraintes réglementaires, économiques et administratives ». Une unanimité rare, dans laquelle il est difficile de ne pas voir une tendance. Et lorsqu’on en parle avec les médecins d’Alter Ago, émerge le sentiment que cette tendance résulte de l’influence sur le métier de trois mondes extérieurs au milieu du soin : le monde des juristes, celui de l’industrie, et celui des statisticiens.
Judiciarisation : sortez couverts !
Certes, la tendance, loin de n’être propre qu’à l’univers médical, touche la société dans son ensemble – sous les deux formes étudiées par le sociologue Jérôme Pelisse(1) pour le monde du travail : d’une part, « un recours au droit dans les interactions ordinaires des relations » et d’autre part, la « saisie plus fréquente des tribunaux pour régler des conflits ».
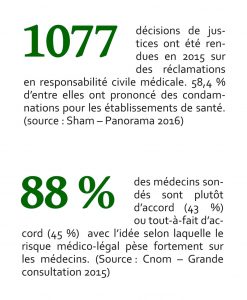
Mais cela rejaillit plus particulièrement sur la médecine. D’abord parce que, souligne le docteur Philippe Baril, praticien hospitalier à l’hôpital de Saint-Denis et expert auprès des tribunaux, « la vie est désormais encadrée légalement – avant même la naissance (PMA, avortement) , jusqu’à la fin de vie et à l’après mort – avec la législation sur le don d’organe ou sur le secret médical du défunt ». Ensuite, parce que la médecine est une activité à risque, et que l’époque n’aime pas le risque. Du dernier panorama établi par l’assureur en responsabilité civile médicale, Sham(2), il ressort que :
– Le nombre de réclamations a augmenté de 30 % en 5 ans ;
– Les établissements de santé sont condamnés dans plus d’un cas sur deux ;
– Le coût moyen par condamnation est de 269 000 euros.
Et de cette dynamique, l’inversion de la charge de la preuve(3) apparaît à la fois comme le signe et le moteur. Ce qu’illustre parfaitement l’évolution de la jurisprudence relative au devoir d’information rappelée par Philippe Baril : « Depuis l’arrêt Mercier(4) rendu en 1936 par la Cour de cassation, la relation médecin-patient est contractuelle et le médecin doit donc informer le patient des conséquence du traitement qu’il lui administre. Mais jusqu’en 1997, il appartenait au patient d’apporter la preuve du fait que le médecin ne l’avait pas informé. En 1997, l’arrêt Cousin (5), a affirmé que la charge de cette preuve incombe au médecin. Cela a effrayé l’ensemble des médecins, et puis tout le monde s’y est mis. »
 La neurologue Isabelle Bernat, du département de neurophysiologie clinique de la Pitié-Salpétrière, explique ainsi avoir suivi un DIU de médecine légale : « Je ne me sers peu des connaissances spécifiques que j’y ai acquises car je n’ai pas poursuivi dans cette voie en devenant expert médical », dit-elle, « mais cela me permet peut-être de voir combien l’influence des juristes est grande, en particulier pour ce qui concerne l’information du patient et la traçabilité des actes. Il est devenu essentiel que tout soit noté dans le dossier, mais ll est également indispensable de s’assurer que le patient ai compris et retenu l’information donnée par le praticien. C’est là que réside à mon sens la plus grande difficulté. »
La neurologue Isabelle Bernat, du département de neurophysiologie clinique de la Pitié-Salpétrière, explique ainsi avoir suivi un DIU de médecine légale : « Je ne me sers peu des connaissances spécifiques que j’y ai acquises car je n’ai pas poursuivi dans cette voie en devenant expert médical », dit-elle, « mais cela me permet peut-être de voir combien l’influence des juristes est grande, en particulier pour ce qui concerne l’information du patient et la traçabilité des actes. Il est devenu essentiel que tout soit noté dans le dossier, mais ll est également indispensable de s’assurer que le patient ai compris et retenu l’information donnée par le praticien. C’est là que réside à mon sens la plus grande difficulté. »
Avec des conséquences pratiques inévitables, non seulement sur le temps dont dispose le personnel soignant : « Les infirmières, notamment, passent énormément de temps derrière l’ordinateur », mais aussi sur la pratique médicale et sur la prise de risque [voir encadré p. ]. C’est ainsi que s’est développée chez les médecins une tendance à prendre davantage de précautions qu’analyse Isabelle Wagner, médecin ORL à l’hôpital Foch : « dans le cas d’acouphènes unilatéraux, par exemple, on a recours à l’IRM pour rechercher des causes éminemment rares, d’autant que l’IRM est sans danger. »
Entre professionnels, « off », les médecins avouent être contraints de se couvrir. Même si comme le dit Philippe Baril, « on n’évoque jamais l’aspect médico-légal devant le patient. Au patient, on ne dit pas « je me couvre », mais on présente l’examen complémentaire éventuel comme un élément de sécurité supplémentaire : « Comme ça, on sera rassuré !». Le patient est satisfait, et le médecin en quelque sorte tranquillisé. Mais évidemment tout cela a un coût ; le coût de la qualité et de la sécurité – un coût qui n’est aujourd’hui pas évalué et qu’il faudrait comparer au coût réel d’un risque s’il se réalise. Je prends un exemple : on peut être amené à demander un scanner pour un patient qui a des céphalées parce que, si, dans les jours qui suivent, il fait une hémorragie méningée avec des séquelles neurologiques – et sans parler bien sûr des conséquences pour la vie du patient – le coût de sa pension d’invalidité s’avérera très supérieur à celui des scanner que l’on aura réalisé par précaution et qui permettent d’éviter cette situation. Dans ce cas précis, 20 scanners pour rien sont largement moins coûteux qu’une complication non-dépistée ».
Message transmis à la Cour des comptes qui, en avril 2016, vilipendait les actes d’imagerie « inutiles ou redondants dans le parcours de soin »(6) ; et peut-être aussi à certains candidats qui, dans l’hypothèse où ils emporteraient la présidentielle, rêvent de trouver 1 à 1.5 milliards d’euros dans la suppression de ces soins redondants pour financer leur future « politique de santé »…
Tracez, tracez, il en restera toujours quelque chose
Deuxième tendance, difficilement dissociable de la précédente : le développement des « processus qualité ». Bien loin de la médecine, le terme, on le sait, trouve son origine sur les chaînes de montage de l’industrie, mais son emprunt s’inscrit curieusement dans le prolongement de la judiciarisation précédemment évoquée, dès lors que oui, lesdits processus permettent à la fois de « se couvrir » et de désigner des responsables quand vient l’heure de « rechercher la responsabilité » des uns et des autres.

Philippe Baril
Quoiqu’il en soit, le sujet et les qualiticiens qui le portent sont devenus omniprésents dans les établissements de santé. Ainsi, témoigne Isabelle Wagner, « nous avons à l’hôpital Foch une cellule qualité et juridique bien pourvue en personnel et qui veille à des procédures d’accréditation rigoureuses, et à mettre en place des actions de formation sur la traçabilité, sur l’information, sur l’usage de fiches à remettre aux patients disant qu’ils ont été informés, et à déployer des indicateurs de qualité ».
Une chose frappe : face à cette évolution, les médecins sont unanimement… partagés. Tous reconnaissent volontiers le bien-fondé d’une démarche qui vise à améliorer la qualité et à éviter les accidents ; et tous déplorent l’envahissement par cette préoccupation d’un temps médical rare, compté et coûteux, avec des objectifs parfois irréalistes. « L’idée du processus ou de la fiche de procédure est que n’importe qui puisse procéder aux actes, et que l’on puisse envoyer une infirmière spécialisée en obstétrique dans un bloc en cardiologie. Mais c’est vain, déplore Isabelle Wagner, on n’arrive pas au bloc avec sa fiche pour savoir ce qu’il faut faire. Bien sûr cela a du bon, et il est utile de garder la trace de ce qu’il faut faire ; mais je ne crois pas que cet apport soit proportionnel au temps investi. Il en va de même pour la traçabilité. Avoir une trace dans le dossier est très bien. Mais faut-il tracer dans trois endroits ? Tout cela prend de plus en plus de temps avec de moins en moins de moyens ».
 Où l’on en revient à l’idée de Philippe Baril d’un bilan coût-avantage du processus qualité, avec, derrière, la question de ce qu’est le niveau optimal exact auquel les processus cessent d’améliorer le système et commencent à lui nuire. Seul problème : la perception de ce niveau ne peut que varier selon les points de vue, les disciplines et au fil du temps. Ce qu’il y a de sûr, c’est que l’apparition de qualiticiens, dont la raison d’être est de produire du processus qualité, ne peut qu’aller dans le sens d’une inflation normative. « Autant il est nécessaire de vérifier l’identité du patient avant de l’opérer, autant il est aberrant que nous ayons à inscrire en trois endroits différents le numéro de série d’un dispositif médical ! » s’insurge Isabelle Wagner avant de donner ce qui pourrait bien être le moyen d’y voir clair : « la tendance actuelle est d’ajouter une norme à chaque fois que survient un événement indésirable, sans prendre en compte la probabilité de survenance de cet événement, si bien que l’on va finir par paralyser le traitement des situations habituelles à force de vouloir tenir compte de situations qui ne surviennent quasiment jamais. »
Où l’on en revient à l’idée de Philippe Baril d’un bilan coût-avantage du processus qualité, avec, derrière, la question de ce qu’est le niveau optimal exact auquel les processus cessent d’améliorer le système et commencent à lui nuire. Seul problème : la perception de ce niveau ne peut que varier selon les points de vue, les disciplines et au fil du temps. Ce qu’il y a de sûr, c’est que l’apparition de qualiticiens, dont la raison d’être est de produire du processus qualité, ne peut qu’aller dans le sens d’une inflation normative. « Autant il est nécessaire de vérifier l’identité du patient avant de l’opérer, autant il est aberrant que nous ayons à inscrire en trois endroits différents le numéro de série d’un dispositif médical ! » s’insurge Isabelle Wagner avant de donner ce qui pourrait bien être le moyen d’y voir clair : « la tendance actuelle est d’ajouter une norme à chaque fois que survient un événement indésirable, sans prendre en compte la probabilité de survenance de cet événement, si bien que l’on va finir par paralyser le traitement des situations habituelles à force de vouloir tenir compte de situations qui ne surviennent quasiment jamais. »
Informer le patient : le poids de l’histoire
La notion de consentement éclairé a pris ces racines lors du procès des médecins nazis à Nuremberg en 1946, avec les dix articles du fameux code de Nuremberg, qui déterminent les critères d’une expérimentation médicale acceptable, mais l’origine de la législation actuelle sur l’information du patient est plus récente. « Selon moi, c’est le Sida qui a tout bouleversé, explique Philippe Baril. J’ai fait mes études au début des années 80. A cette époque, on cachait la vérité aux patients. Je me souviens que le chef d’un service où j’étais interne m’avait fait faire une fausse observation à propos d’une patiente, médecin, atteinte de métastases, pour lui suggérer que sa maladie était autre et la « protéger » en lui cachant la vérité. Puis, il y a eu le début de l’épidémie du Sida, qui a bouleversé les pratiques. Le personnel soignant a été alors obligé dire la vérité aux patients atteints car ils étaient potentiellement contaminants. A cette époque du début de l’épidémie, annoncer une séropositivité, c’était prononcer un arrêt de mort. Très rapidement, en comparaison, annoncer le diagnostic de cancer, maladie, dont on pouvait guérir devenait finalement plus aisé. Plus récemment, la démocratie sanitaire, qui a beaucoup été poussée par Bernard Kouchner et les associations de patients notamment porteurs du VIH, a continué à faire avancer les choses. Maintenant, les gens, informés par Internet veulent – ou croient vouloir – la vérité. » [Sur ce sujet, lire Alter Ago le mag n°9 p.40 « ce que patient veut… »).
La bosse des stats
Où l’on en vient indirectement à une troisième tendance : le poids croissant des statistiques à tous les niveaux de l’activité médicale, à commencer par la recherche, mais aussi dans la relation médecin-patient, et, bien sûr, en aval du soin, pour la mesure de la « qualité ».

Isabelle Bernat
Mais contre une tendance technocratique à ne juger que par les chiffres, les praticiens soulignent le caractère tout relatif des vérités quantitatives. En rappelant d’abord que, s’agissant de l’Evidence Based Medecine (EBM), le niveau général de preuve reste assez faible dans les études. « Or, c’est tout le problème de l’EBM, souligne Philippe Baril : la notion de preuve est dangereuse, parce que dans les représentations de notre époque, si quelque chose est bâti sur une preuve, c’est que ça a valeur de dogme infranchissable notamment chez les plus jeunes». Même son chez Isabelle Wagner pour laquelle « l’EBM est très à la mode mais son pari n’est pas gagné »: « A l’hôpital Foch, nous pratiquons la lecture critique d’articles (LCA), et il en ressort que les études de bonne qualité statistique sont l’exception. Il est rarissime qu’il n’y ait pas de biais, que le nombre de patients soit suffisant ou que la méthodologie soit solide. Il n’existe d’ailleurs pas de consensus sur ce que serait une méthodologie solide. La plupart des études se concluent par le fait que leurs résultats devraient être appuyés par d’autres études plus représentatives, sur des cohortes plus larges, avec des données plus précises. Et cela ne se fait pas parce que c’est compliqué, coûteux, long, et qu’il faut réussir à rassembler beaucoup de patients sans introduire de biais. Différentes méthodologies existent – rapport de cas ou de série de cas, étude transversale, étude croisée, étude de cohorte, essai contrôlé randomisé… tout dépend de ce que l’on veut montrer. Mais lorsque l’on interroge deux statisticiens sur ce que devrait être la meilleure façon de procéder, on obtient deux réponses différentes… »
 Dans ces conditions, les chiffres ne deviennent qu’un outil parmi d’autres, retenus sur le terrain par les professionnels de santé dans une visée essentiellement pragmatique.
Dans ces conditions, les chiffres ne deviennent qu’un outil parmi d’autres, retenus sur le terrain par les professionnels de santé dans une visée essentiellement pragmatique.
Ainsi, dans le domaine du soin, l’adoption d’une pratique passe moins par une preuve scientifique unique, claire et irréfutable, que par le truchement d’un ensemble d’éléments à même d’emporter l’adhésion de tout ou partie du corps médical. Pour l’ORL de l’hôpital Foch, « la pratique se modifie soit lorsqu’il y a plusieurs études et qu’un faisceau d’arguments finit par convaincre, soit parce que la technique réussit de façon si évidente qu’elle se répand spontanément, comme cela a été le cas en cancérologie avec les thérapies ciblées apparues il y a 10 à 15 ans, ou avec la chirurgie endonasale. »
De même, les statistiques ne sont-elles utilisées dans le cadre de l’information du patient que replacées dans un discours général. « Cela m’arrive de préciser à un patient que devant tel ou tel aspect de l’échographie, on peut prévoir un risque de 4 à 8 % de cancers de la thyroïde, explique Philippe Baril. Pour le patient, c’est une information désagréable à entendre, et qui doit être commentée : cela peut rester un risque acceptable qui à mes yeux ne justifie pas nécessairement une opération si on le compare à des aspects faisant redouter un risque de 95% ! Mais il faut aussi laisser comprendre au patient que si ces 6 % l’effraient, il peut être opéré. En ORL où il y a beaucoup de pathologies fonctionnelles, le problème de l’information se rencontre fréquemment. Le paradoxe, c’est que l’on se retrouve à informer davantage pour des « petites » pathologies fonctionnelles ayant une faible probabilité d’’évoluer en maladie grave que pour une maladie grave. S’il y a 6 % de risque de développer un cancer, je tends à développer beaucoup l’information sur les risques opératoires. Je la compacte davantage lorsque la probabilité de cancer est de 75 %. Le but est de ne pas provoquer une perte de chances pour le patient en étant trop alarmiste. Bref, les statistiques sont une aide, une information, un moyen de dire au patient : voilà où vous en êtes. Mais que la probabilité de saigner des amygdales après un acte soit de 3 % n’a pas de sens en pratique. Si le patient figure dans les 3 %, il ne saigne pas à 3 %, il saigne à 100 %. »
Une analyse que partage Isabelle Bernat, et qui n’est pas éloignée de l’approche des méta-analyses qu’elle développait en mai 2016 lors du forum d’Athènes : « il est clair que, lorsque l’on travaille sur un organisme humain, les statistiques sont utiles. Mais le plus important est le bon sens et la réflexion du médecin sur le patient et au vu de son expérience. L’ensemble doit être réfléchi dans sa globalité, mélangé, pour amener à une stratégie thérapeutique. Les statistiques donnent une idée de base. Elles ne remplacent pas la pratique ».
Quelle place pour la prise de risque ?
La judiciarisation et la multiplication des procédures dans le cadre des démarches qualité tendent-elles à réduire la prise de risque ? Pour les médecins, cela n’a rien d’évident, et si la pratique médicale se modifie, c’est d’une façon autrement plus subtile et complexe.
Il y a d’abord le problème de l’œuf et de la poule que souligne un anesthésiste de l’AP-HP rencontré à l’occasion de ce dossier. « La question est : d’où viennent les protocoles ? Ils sont élaborés parce qu’il y a des équipes qui prennent des risques, et élaborent les dispositions pour encadrer ces risques. »
Ensuite, ces cas faisant école mis à part, « il faut, explique Isabelle Bernat, garder à l’esprit que le médecin gère un rapport bénéfice-risque. Il est ainsi possible de prendre beaucoup de risques en présence d’une situation médicale grave où l’issue est fatale si l’on ne fait rien, mais en présence d’un trouble purement fonctionnel, le risque doit être moindre et dépendre des indications de geste et de l’étiologie de la pathologie ».
Or cela est largement intégré par les médecins. Expert auprès des tribunaux, Philippe Baril observe qu’il est « très rare que l’on tombe sur des dossiers dans lesquels le praticien a dépassé ses limites. Sur plusieurs centaines de dossiers, ceux où il y a eu une prise de risque inconsidérée sont au nombre de deux ou trois. Ce qui arrive, ce sont des accidents médicaux, plus que des fautes médicales ».
En revanche, ajoute-t-il, les nouvelles obligations d’information du patient ont pu amener les praticiens à modifier insensiblement leurs indications de chirurgie : « il y a sans doute une tendance à donner davantage le choix au patient. Il y a 20 ans, toutes les otospongioses étaient opérées. Maintenant, on informe les patients des possibilités d’appareillage. »
Mais reste la question de savoir si, dans l’intention affichée de parvenir à la définition d’un risque zéro, jurisprudence et politiques ne sont pas en fait en train de redéfinir, malgré eux et en creux, le risque tolérable ; le risque acceptable étant celui encouru une fois le patient dûment informé, et si le médecin a respecté les procédures. Auquel cas, contre l’intention initiale des disciples d’Hypocrate, on déboucherait sur un minimum minimorum standardisable. A charge pour le médecin de faire mieux – à ses risques et périls, tant juridique que financier. Un rêve de financeur, un cauchemar de patient, un dilemme de médecin ?

Isabelle Wagner
Nouveau poids des financeurs
Si l’on récapitule, voici donc trois évolutions dont les médecins s’accommodent mais dont ils déplorent les effets pervers – et en particulier qu’elles fassent de la médecine un exercice de plus en plus contraint :
– Contraint dans les stratégies thérapeutiques par le choix du patient, les procédures, et la menace juridique (lire encadré sur la prise de risque page XX).
– Contraint en moyen par le temps administratif requis par les procédures, les processus qualité et la traçabilité – à quoi il faut ajouter la tension sur les effectifs. 
Seulement tout cela enferme incessamment le corps médical dans une injonction paradoxale : faire mieux – tendre vers le risque zéro, dialoguer avec le patient – en ayant moins de temps, moins de moyens. C’est le sens dans lequel va la préconisation de la Cour des comptes de « rationaliser » le recours aux actes ‘inutiles’ d’imagerie médicale alors que ces derniers sont largement des outils de prévention (cf. supra) ; et c’est encore le sens du « virage vers l’ambulatoire » dont le Gouvernement est si fier qu’il en a fait un slogan. Comme l’observe Philippe Baril, « la durée d’hospitalisation fait désormais partie des statistiques suivies, mais l’argument comptable qu’il y a derrière me dérange. Cela va certes à la rencontre du désir du patient, mais en pratique, la seule chose que l’on sait, c’est que cela coûterait moins cher. Personne n’a pourtant vraiment évalué si cela augmente les risques pour le patient. »
Car il est quand même largement temps de l’écrire explicitement : lorsque l’on met bout-à-bout pensée juridique, minimisation du risque, standardisation des processus et empire des statistiques, on obtient un langage qui n’est pas celui des médecins, mais d’abord et avant tout est celui des financeurs, sinon, pour le dire plus explicitement encore, celui des assureurs. De ce point de vue, l’évolution de la sémantique médicale décrite ci-dessus peut être analysée comme une synthèse dépassant ce qui était le clivage des années 1990 opposant « maîtrise médicalisée » et « maîtrise comptable » des dépenses de santé.
 Se pose alors la question de savoir si cela a dénaturé la pratique médicale. Et sur ce point, la réponse des médecins membres d’Alter-Ago est encore unanime : « pas encore ». Car d’un côté, tous estiment avoir dans l’immédiat pu préserver « l’essentiel » – le fond inchangé de la médecine que Philippe Baril s’efforce de résumer en ces termes : « s’occuper de la vie du patient, de le soigner sans jugement de valeur, en prenant en compte ce qu’est l’être humain, c’est cela qui donne un sens à notre métier qui ne peut pas être juste un acte technique, industriel. L’art médical est d’adapter sa technique à une personne. C’est cette prise en compte de la personne qui fait le trait d’union entre l’antiquité de la médecine et sa modernité. La démarche qualité ne permet pas d’appréhender cette dimension. » Mais, d’un autre côté, tous constatent que les évolutions décrites ici tendent à réduire la médecine à un acte technique.
Se pose alors la question de savoir si cela a dénaturé la pratique médicale. Et sur ce point, la réponse des médecins membres d’Alter-Ago est encore unanime : « pas encore ». Car d’un côté, tous estiment avoir dans l’immédiat pu préserver « l’essentiel » – le fond inchangé de la médecine que Philippe Baril s’efforce de résumer en ces termes : « s’occuper de la vie du patient, de le soigner sans jugement de valeur, en prenant en compte ce qu’est l’être humain, c’est cela qui donne un sens à notre métier qui ne peut pas être juste un acte technique, industriel. L’art médical est d’adapter sa technique à une personne. C’est cette prise en compte de la personne qui fait le trait d’union entre l’antiquité de la médecine et sa modernité. La démarche qualité ne permet pas d’appréhender cette dimension. » Mais, d’un autre côté, tous constatent que les évolutions décrites ici tendent à réduire la médecine à un acte technique.
Et puisque l’on parle de futurologie, reste à savoir si cette tendance est partie pour s’arrêter. Isabelle Wagner, elle n’y croit pas : « C’est quasi-impossible. Ce serait établir qu’on n’arrivera jamais au risque zéro. C’est un deuil à faire, qui tient de la psychothérapie. Je crois que les patients sont prêts à l’entendre. Les qualiticiens, moins ». D’autant que le progrès technique va dans le même sens.
(1) Jerôme PELISSE, «Judiciarisation ou juridicisation ? Usages et réappropriations du droit dans les conflits du travail», Politix 2009/2 (n° 86), DOI : 10.3917/pox.086.0073 Éd. De Boeck Supérieur
(2) SHAM, Panorama du risque en établissements de santé, sociaux et médico-sociaux – Édition 2016 – (octobre 2016)
(3) L’objet du présent dossier et la pagination de ce numéro ne permettent hélas pas de s’attarder plus longuement sur l’évolution jurisprudentielle de l’aléa thérapeutique et de la responsabilité médicale, qui mériterait un dossier à part entière. Un sujet dont nous reparlerons donc dans ces colonnes.
(4) Civ. 20 mai 1936, DP 1936. 1. 88, rapp. Josserand et concl. Matter ; RTD civ. 1936. 691, obs. Demogue): « attendu qu’il se forme entre le médecin et son client un véritable contrat comportant, pour le praticien, l’engagement, sinon, bien évidemment, de guérir le malade, ce qui n’a d’ailleurs jamais été allégué, du moins de lui donner des soins, non pas quelconques, ainsi que parait l’énoncer le moyen du pourvoi, mais consciencieux, attentifs et, réserve faite de circonstances exceptionnelles, conformes aux données acquises de la science ». Question : l’EBM trouve-t-elle là sa base juridique ?
(5) 1re Civ., 25 février 1997, Bull. 1997, I, no 75, pourvoi no 94-19.685 rapp. Sargos. « Le médecin est tenu d’une obligation particulière d’information vis-à-vis de son patient et qu’il lui incombe de prouver qu’il a exécuté cette obligation »
(6) Cour des comptes – L’imagerie médicale – Communication à la commission des affaires sociales du Sénat – avril 2016
Informatique = miroir aux alouettes ?
Voyons, trois saisies pour un seul dispositif médical, c’est beaucoup. Est-ce que, pour cet exemple comme pour tant d’autres, l’intégration informatique ne permettrait pas de limiter le caractère chronophage des procédures ?
« Faux espoir, soupire Isabelle Wagner. Car en pratique cela n’arrive pas. Chacun a son logiciel, et les logiciels ne communiquent pas entre eux ; en outre, les services informatiques sont bloqués par le secret médical. A l’hôpital, nous avons trois logiciels de prescription qui tournent. Et qui ne sont pas compatibles. Il n’est donc, en théorie, pas exclu que les prescriptions ne soient pas suivies d’un service à l’autre. Et lorsque l’on en parle, on s’entend répondre ce qui n’est pas moins vrai, à savoir qu’un logiciel qui est bien pour un service n’est pas adapté au besoin de tel autre ! »
Incohérences ?
Exemple : un anesthésiste qui n’a pas souhaité que son nom soit publié s’exaspère sur PHEDRA, un logiciel « qu’on utilise en salle de réveil alors qu’il a été mis au point par les pharmaciens pour les assister dans la gestion des stocks et qu’il est totalement inadapté à une prescription intra-veineuse – à moins de suivre un protocole qui a heureusement été mis en place par de vieux anesthésistes d’avant l’informatique, qui ont eu le temps de voir venir et d’anticiper…. »
Autre exemple, du même interlocuteur : « Il y a une étude du Kumar Hospital sur les délais pour recevoir une antibiothérapie adaptée en arrivant aux urgences pour une infection, qui montre que la mortalité double si on reçoit les antibiotiques plus de 4 heures après avoir passé la porte des urgences, mais aussi qu’on reçoit en moyenne les antibiotiques plus de 6 heures après avoir passé la porte. Le monde réel en est là. Et avec l’informatique c’est pas parce qu’on a virtuellement coché qu’on faisait un acte qu’il a effectivement été réalisé. Je passe toutes mes gardes à répondre à des infirmières de réa qui me disent que la prescription sur Metavision n’est pas conforme à ce qu’on a fait. Et c’est à moi à 3h du matin de corriger la prescription de mon collègue, faite… il y a 3 jours !!! Avec l’informatique. les erreurs et les négligences sont encore plus criantes qu’avec
le papier mais ça ne change pas le problème de fond ! On pouvait déjà noter n’importe quoi sur le papier, mentir, se tromper, le noter a posteriori, faire un repentir, noyer la responsabilité dans le flou, ou s’en prendre plein la gueule sur le plan médico-légal parce qu’on avait eu le malheur de noter trop de trucs et que même en étant innocent, seul ce qui est mesuré positivement sera utilisable, alors qu’il y a tout ce qu’on ne mesure pas. »
Faute de moyens…
Enfin, tout cela représente des sommes importantes. « Encore aujourd’hui, mon PC fonctionne sous Windows 97… » regrette l’un des médecins interviewés pour ce dossier, tandis que l’anesthésiste anonyme s’agace : « Il y a un écart délirant entre le monde idéal de ce qu’est censé permettre l’outil informatique et ce qu’il permet vraiment dans le monde réel, faute de moyens et de bon sens.
Un système comme Métavision est remarquable parce que paramétrable de façon intelligente et personnalisée service par service tout en restant totalement compatible. Mais il est si cher qu’on le déploie progressivement, avec des logiques transitoires qui ont peut-être une justification mais se traduisent par des incohérences… et s’éternisent ! A la Pitié-Salpêtrière, il y a un bâtiment où le bloc est équipé de Métavision, mais pas encore la Réa. Et un autre où c’est la Réa qui est équipée, mais pas le bloc. »
Comme quoi le paradoxe de Solow reste vrai dans le champ médical : les ordinateurs sont partout sauf dans les statistiques de productivité.